醫學滿東華:虛擬大腸鏡檢查 媲美傳統大腸鏡
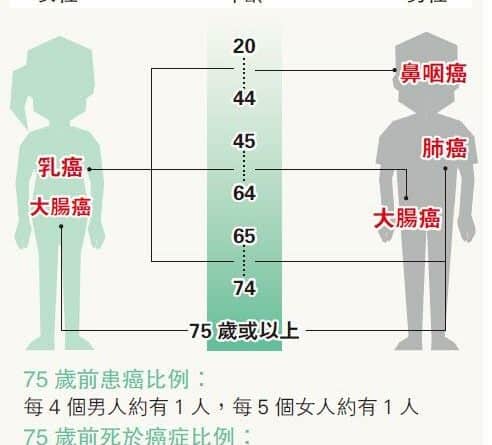
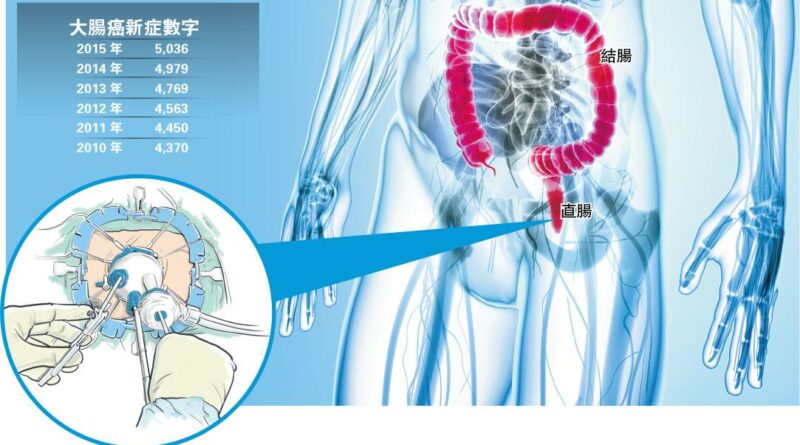
【明報專訊】張女士一向患有痔瘡,所以即使間中大便有血也不以為意;直至一次腹痛入院,檢查發現她患上直腸癌第三期。由於腫瘤範圍太大,引致腸塞,需要緊急手術切除腫瘤及部分大腸,並要做臨時造口,之後也需接受化療。 (資料圖片) 剛滿40歲的陳女士,母親及兄長都曾經確診大腸癌,醫生建議她及早做大腸鏡檢查。她當時並無任何大腸癌徵狀,而且以往接受胃鏡檢查時有不愉快經驗,故對腸鏡等入侵性檢查十分抗拒。後來,她聽取醫生建議,先接受虛擬大腸鏡檢查,若結果正常,則可以在5年後才再次檢查。然而檢查卻發現她有一粒兩厘米大腸瘜肉,需要切除,化驗結果是結腸腺瘤。陳女士明白假若不處理這種瘜肉,瘜肉會演變成惡性腫瘤,所以很慶幸自己及早發現,病向淺中醫。自此之後,她必須定時接受大腸癌篩查,以便監察瘜肉有沒有復發迹象。 大腸癌或無病徵 滿45歲應接受篩查 大腸癌是香港最常見癌症,病徵包括腹痛、大便習慣改變、貧血、體重下降、腸塞等等。病徵視乎腫瘤位置,例如位於升結腸的腫瘤,患者可能有貧血;而位於直腸的腫瘤則可能引致便秘或大便出血。雖然部分大腸癌的病徵與痔瘡相似,但市民不應掉以輕心,應該及早接受詳細檢查。值得一提的是,部分大腸癌患者並無病徵,所以45歲以上的人士,應該接受大腸癌篩查,而有家族病例的人士,更應該考慮在40歲開始,或其家屬確診腸癌年齡早10年開始接受篩查。 大腸癌篩查主要方法,有傳統大腸鏡及虛擬大腸鏡兩種。虛擬大腸鏡是用電腦掃描檢查大腸內壁,可以檢測到腫瘤及早期病變,例如微小至6毫米的腸瘜肉。虛擬大腸鏡準確度媲美傳統大腸鏡,針對高風險腸瘜肉及腸癌,虛擬大腸鏡的靈敏度超過九成,也是美國癌症協會(American Cancer Society)認可的大腸癌篩查方法。 準確度媲美傳統大腸鏡 虛擬大腸鏡檢查前的準備工夫和傳統大腸鏡無異,包括適當戒口,服用瀉藥等。檢查過程大約30分鐘,其間需要從幼小喉管輸送二氧化碳到大腸,令大腸擴張,增加檢查準繩度。另外,醫生會在有需要時處方腸道鬆弛藥物以輔助檢查。 另一名病人梁先生曾經在注射顯影劑後出現皮膚過敏,又聽說輻射會增加患癌風險,因此對虛擬大腸鏡甚有戒心,恐怕檢查過程令身體出現更嚴重的反應。即使在大便隱血測試呈陽性反應,也遲遲未肯再作進一步檢查。 如果有大腸癌徵狀、有大腸癌家族病史或年齡滿45歲的市民,定期做大腸癌篩查利多於弊 毋須麻醉 穿腸風險更低 其實在一般情况下,虛擬大腸鏡檢查毋須注射顯影劑,只需要口服顯影劑,致敏風險大大減低;而且檢查所需的輻射量不足以構成重大的患癌風險。此外,虛擬大腸鏡檢查期間,大腸穿孔的風險較傳統大腸鏡為低,病人亦毋須接受麻醉。 如果有大腸癌徵狀、有大腸癌家族病史或年齡滿45歲的市民,定期做大腸癌篩查利多於弊;而虛擬大腸鏡,是一種獲認可的非入侵性篩查方法,市民可根據醫生建議和個人情况選擇檢查方法。 更多大腸癌相關文章: 大腸癌篩查 阻截瘜肉成癌 【了解腸癌】預防大腸癌 從生活飲食習慣入手 【了解腸癌】50至75歲 大腸癌篩查恒常化 先導計劃照腸鏡 揭6.4%癌症 【了解腸癌】微創切瘤減風險 新手術治直腸癌 免割肛之苦 【了解腸癌】大腸篩查成效超預期 學者倡擴年齡恒常化 【了解腸癌】大腸癌年輕化 忽視警號 確診已晚 文:郭勁明(東華三院放射診斷科顧問醫生)
Read more